Badanie EZOP było pierwszym w Polsce badaniem epidemiologicznym zaburzeń psychicznych przeprowadzonym zgodnie z metodologią Światowej Organizacji Zdrowia (WHO) we współpracy z Konsorcjum World Mental Health (WMH). Zastosowano w nim Złożony Międzynarodowy Kwestionariusz Diagnostyczny (CIDI) w liczącej ponad 10 tysięcy respondentów próbie losowej osób w wieku 18–64 lata. Badaniem objęto najczęściej występujące zaburzenia psychiczne, zaliczające się
Badanie EZOP było pierwszym w Polsce badaniem epidemiologicznym zaburzeń psychicznych przeprowadzonym zgodnie z metodologią Światowej Organizacji Zdrowia (WHO) we współpracy z Konsorcjum World Mental Health (WMH). Zastosowano w nim Złożony Międzynarodowy Kwestionariusz Diagnostyczny (CIDI) w liczącej ponad 10 tysięcy respondentów próbie losowej osób w wieku 18–64 lata. Badaniem objęto najczęściej występujące zaburzenia psychiczne, zaliczające się głównie do zaburzeń związanych z używaniem substancji psychoaktywnych, zaburzeń nastroju, nerwicowych (w tym lękowych i neurastenii) oraz zaburzeń kontroli impulsów i zachowań autodestrukcyjnych. Ocena rozpowszechnienia zaburzeń psychotycznych i organicznych zaburzeń psychicznych wykraczała poza obszar niniejszego projektu.
Stwierdzono, że w badanej populacji przynajmniej jedno zaburzenie – z 18 definiowanych w klasyfikacjach (ICD-10 i DSM-IV) – można rozpoznać w ciągu życia u 23,4% osób. Po ekstrapolacji na populację generalną daje to ponad sześć milionów mieszkańców Polski w wieku produkcyjnym. Wśród nich co czwarta osoba doświadczała więcej niż jednego z badanych zaburzeń, a co dwudziesta piąta – trzech i więcej. Liczbę tych ostatnich, mających doświadczenia z kilkoma zaburzeniami, szacować można na blisko ćwierć miliona osób (tab. 1).
Do najczęstszych należały zaburzenia związane z używaniem substancji (12,8%), w tym nadużywanie i uzależnienie od alkoholu (11,9%) oraz nadużywanie i uzależnienie od narkotyków (1,4%). Ekstrapolacja tych danych na populację ogólną pozwala przyjąć, iż nadużywanie substancji, w tym alkoholu dotyczy ponad 3 milionów, a uzależnienie – około 700 tysięcy osób w wieku produkcyjnym.
Kolejna grupa zaburzeń pod względem rozpowszechnienia to zaburzenia nerwicowe, wśród których do najczęstszych należą fobie specyficzne (4,3%) i fobie społeczne (1,8%). Ogółem wszystkie postacie zaburzeń nerwicowych dotyczą około 10% badanej populacji. Ekstrapolacja danych na populację polską pozwala oszacować liczbę osób dotkniętych tymi zaburzeniami na 2,5 mln.
| Grupa zaburzeń | Szczegółowe rozpoznanie | Odsetki (CI95%) | Oszacowania w tys | Dolna granica w tys. | Górna granica w tys | |
| Zaburzenia nerwicowe | Agorafobia | 0,6(0,5–0,7) | 153,9 | 122,8 | 185,0 | |
| Uogólnione zaburzenia lękowe | 1,1(1,0–1,3) | 289,9 | 244,8 | 335,0 | ||
| Napady paniki | 0,4(0,3–0,5) | 100,8 | 76,5 | 125,1 | ||
| Fobie społeczne | 1,8(1,5–2,0) | 455,7 | 395,2 | 516,2 | ||
| Fobie specyficzne | 4,3(3,9–4,6) | 1 103,5 | 1 010,4 | 1 196,6 | ||
| PTSD | 1,1(0,8–1,5) | 291,7 | 203,4 | 380,0 | ||
| Neurastenia | 1,0(0,8–1,2) | 252,6 | 199,5 | 305,7 | ||
| Ogółem zaburzenia nerwicowe | 9,6 (8,9–10,3) | 2 470,3 | 2 298,6 | 2 641,9 | ||
| Zaburzenia nastroju (afektywne) | Depresja | 3,0(2,7–3,3) | 766,2 | 692,8 | 839,7 | |
| Dystymia | 0,6(0,5–0,8) | 160,4 | 127,9 | 193,0 | ||
| Mania | 0,4(0,3–0,5) | 101,1 | 767,9 | 125,3 | ||
| Ogółem zaburzenia nastroju | 3,5 (3,2–3,8) | 904,3 | 825,1 | 983,4 | ||
| Zaburzenia impulsywne | Zaburzenia opozycyjno-buntownice | 0,2(0,1–0,4) | 61,0 | 24,8 | 97,2 | |
| ADHD | 0,0(0,0–0,1) | 11,2 | 4,5 | 17,8 | ||
| Zaburzenia zachowania | 2,4(2,0–2,8) | 612,8 | 512,4 | 713,3 | ||
| Zaburzenia eksplozywne | 0,8(0,7–1,0) | 204,7 | 165,0 | 244,4 | ||
| Ogółem zaburzenia impulsywne | 3,5 (3,1–4,0) | 906,9 | 789,0 | 1024,8 | ||
| Zaburzenia związane z używaniem substancji | Nadużywanie alkoholu, w tym: | 11,9(10,9–12,9) | 3065,4 | 2814,9 | 3315,8 | |
| uzależnienie od alkoholu | 2,4(2,0–2,9) | 616,1 | 495,6 | 736,6 | ||
| Nadużywanie narkotyków, w tym: | 1,4(1,2–1,8) | 371,7 | 292,5 | 450,9 | ||
| uzależnienie od narkotyków | 0,3(0,2–0,4) | 69,6 | 37,2 | 102,1 | ||
| Ogółem zaburzenia związane | 12,8 (11,8–13,8) | 3 297,1 | 3 040,6 | 3 553,5 | ||
| z używaniem substancji | ||||||
| Ogółem przynajmniej jedno zaburzenie, w tym: | 23,4 (22,2–24,7) | 6 053,5 | 5 751,9 | 6 355,1 | ||
| dwa zaburzenia i więcej | 5,7(5,2–6,3) | 1 475,5 | 1 343,2 | 1 607,7 | ||
| trzy zaburzenia i więcej | 0,9(0,8–1,1) | 242,8 | 201,6 | 283,9 | ||
Zaburzenia nastroju – depresja, dystymia i mania – łącznie rozpoznawano u 3,5% respondentów, co przy ekstrapolacji wyników umożliwia oszacowanie liczby osób dotkniętych tymi problemami na blisko 1 milion. Depresja, niezależnie od stopnia jej ciężkości, zgłaszana była przez 3% badanych.
Impulsywne zaburzenia zachowania (zaburzenia opozycyjno-buntownicze, zachowania i eksplozywne), które mogą sygnalizować lub poprzedzać szereg innych stanów klinicznych, rozpoznawano u 3,5% respondentów. Ekstrapolacja wyników na populację Polaków pozwala oszacować liczbę osób dotkniętych tymi zaburzeniami także na blisko 1 milion.
Na tak dużej próbie – oprócz zaburzeń zdefiniowanych wg kryteriów ICD-10 i DSM-IV – udało się oszacować rozpowszechnienie wielu objawów, które nie są wystarczające do postawienia diagnozy, ale obniżają jakość życia i mogą zwiastować pojawienie się zaburzeń. Stwierdzono, że 20–30% populacji w wieku 18–64 lata uskarża się na takie problemy, jak stany obniżenia nastroju i aktywności, swoiste objawy unikania, przewlekły lęk, drażliwość. Również dość często (kilkanaście procent populacji) ujawniane są lęki napadowe i społeczne, napady złości, a względnie rzadko (kilka procent) inne stany, np. agorafobia, hipomania, trudności w koncentracji połączone z nadmierną ruchliwością. Większość tych problemów częściej ujawniają kobiety niż mężczyźni.
Spośród analizowanych dotychczas czynników społeczno-demograficznych największą rolę przypisać można tym, które wpływają na wsparcie społeczne. Trzeba jednak zastrzec, że uchwycenie związku przyczynowego między tymi czynnikami a zaburzeniami zdrowia psychicznego nie jest na tym etapie analizy możliwe. Ważnym, jeśli nie decydującym, czynnikiem ryzyka jest brak zatrudnienia, który obejmuje nie tylko bezrobotnych, ale także w pierwszym rzędzie rencistów, emerytów oraz gospodynie domowe. Zatrudnienie w tym kontekście jest nie tylko źródłem utrzymania, ale być może przede wszystkim – źródłem społecznego wsparcia.
Istotny czynnik chroniący to małżeństwo. Osoby, które straciły partnera, czy to przez rozwód czy śmierć współmałżonka, mają wyższe niż przeciętne ryzyko doświadczania zaburzeń psychicznych, zwłaszcza zaburzeń depresyjnych, lękowych, a także tendencję do zaburzeń zachowania. Większym ryzykiem zaburzeń psychicznych obciążeni są mieszkańcy dużych miast, szczególnie kobiety.
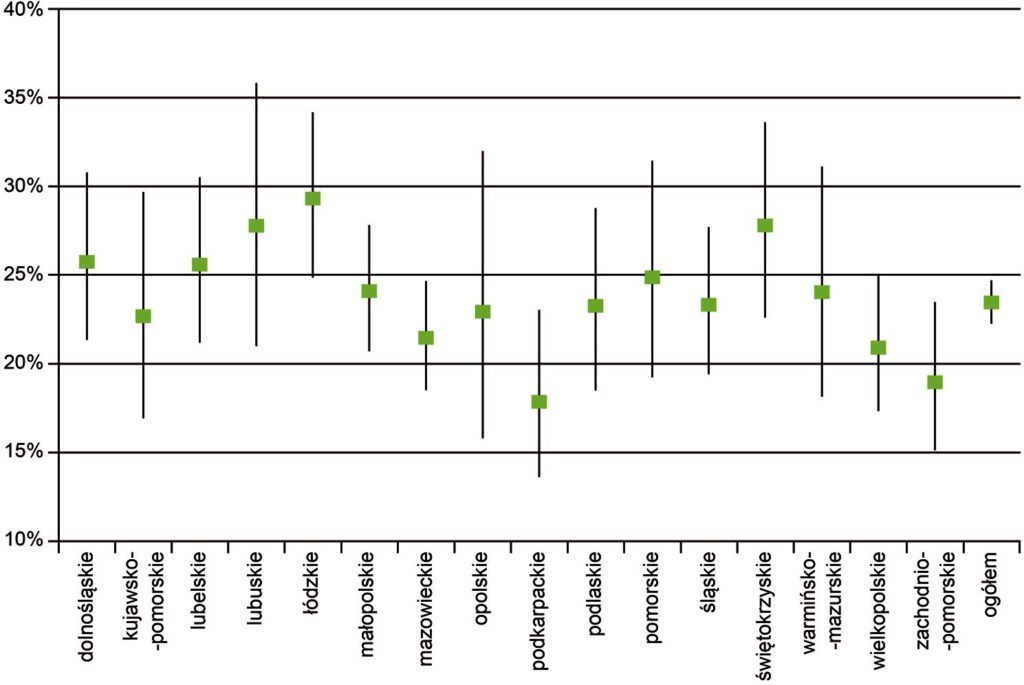
Stwierdzono znaczne zróżnicowanie wojewódzkie w rozpowszechnieniu zaburzeń psychicznych. Do województw o najwyższym rozpowszechnieniu zaliczyć można łódzkie, świętokrzyskie w środkowej Polsce i lubelskie w środkowo-wschodniej części oraz lubuskie i dolnośląskie na zachodzie kraju. Najniższe rozpowszechnienie stwierdzono w województwach położonych na przeciwległych krańcach Polski: w podkarpackim i zachodnio-pomorskim (tab. 2). Ta „wojewódzka mapa” epidemiologii zaburzeń psychicznych tylko częściowo pokrywa się z „mapą” utworzoną na podstawie statystyk ochrony zdrowia, które są uwarunkowane liczbą dostępnych placówek specjalistycznych.
Tabela 2. Rozpowszechnienie zaburzeń psychicznych kiedykolwiek w życiu – Polska wg województw
| Województwo | Odsetki (CI95%) | Oszacowania w tys. | Dolna granica w tys. | Górna granica w tys. |
| Łódzkie | 29,3 (24,8–34,2) | 511,1 | 430,6 | 591,6 |
| Świętokrzyskie | 27,8 (22,6–33,6) | 217,4 | 185,9 | 248,9 |
| Lubuskie | 27,8 (21,0–35,8) | 183,1 | 145,7 | 220,4 |
| Dolnośląskie | 25,8 (21,3–30,8) | 522,3 | 425,5 | 619,0 |
| Lubelskie | 25,6 (21,2–30,5) | 373,3 | 31,6 | 435,0 |
| Pomorskie | 24,8 (19,2–31,4) | 374,0 | 283,0 | 464,9 |
| Małopolskie | 24,1 (20,7–27,8) | 526,1 | 452,6 | 599,6 |
| Warmińsko-mazurskie | 24,0 (18,2–31,1) | 235,1 | 169,9 | 300,2 |
| Śląskie | 23,3 (19,4–27,7) | 758,1 | 630,2 | 886,0 |
| Podlaskie | 23,2 (18,5–28,7) | 179,7 | 137,9 | 221,6 |
| Opolskie | 22,9 (15,8–32,0) | 144,6 | 95,5 | 193,6 |
| Kujawsko-pomorskie | 22,7 (16,9–29,6) | 301,5 | 235,2 | 367,8 |
| Mazowieckie | 21,4 (18,5–24,6) | 763,2 | 648,8 | 877,7 |
| Wielkopolskie | 20,9 (17,4–24,9) | 494,6 | 410,4 | 578,7 |
| Zachodniopomorskie | 18,9 (15,1–23,4) | 219,6 | 172,7 | 266,5 |
| Podkarpackie | 17,8 (13,6–23,0) | 250,0 | 188,9 | 311,0 |
| Polska ogółem | 23,4 (22,2–24,7) | 6 053,5 | 5 752,0 | 6 355,1 |
Mimo iż różnice między województwami wydają się znaczne i sięgają 60%, to jednak tylko województwo łódzkie różni się w sposób znamienny statystycznie od czterech województw o najniższym rozpowszechnieniu, tj. od podkarpackiego, zachodnio-pomorskiego, wielkopolskiego i mazowieckiego (ryc. 1).
Przyczyny tych zróżnicowań będą przedmiotem dalszych analiz. Można przyjąć, że są one w jakimś stopniu pochodną zróżnicowanej dostępności leczenia, której ważny komponent stanowią bariery nie tylko organizacyjne, ale także przekonania tkwiące w świadomości społecznej.
BARIERY
Panuje przekonanie, że zdrowie psychiczne, zaburzenia psychiczne i system ochrony zdrowia psychicznego to obszary życia społecznego i działalności publicznej, w zakresie których funkcjonuje wiele barier (por. Knapp i wsp., 2007; Gilchrist i wsp., 2011; WHO, 2012). Próby unowocześniania ochrony zdrowia psychicznego w kierunku modeli respektujących prawa i podmiotowość osób cierpiących na zaburzenia psychiczne, poszukujących lub potrzebujących pomocy z powodu zagrożenia zdrowia psychicznego unaoczniają znaczenie tych barier (por. Thornicroft i Tansella, 2010).
Rycina 1. Rozpowszechnienie zaburzeń psychicznych wg województw (oszacowania punktowe i 95% przedziały ufności)
Bariery blokujące postęp lub rozwój można opisywać za pomocą schematu piramidy, umiejscawiając u jej fundamentu te, które odgrywają rolę najbardziej podstawową i bez przełamania których rozwój staje się trudno osiągalny lub wymaga nadzwyczajnego wysiłku. Bliżej wierzchołka natomiast sytuują się bariery pochodne, których przełamywanie jest tym łatwiejsze, im bardziej zdecydowanie i skutecznie przełamane zostały już bariery fundamentalne. Doświadczenia związane z planowaniem i wdrażaniem niezbędnych zmian w zakresie ochrony zdrowia psychicznego na świecie, a także w Polsce w ostatnich latach (por. Wciórka, 2012), ujawniają funkcjonowanie barier przedstawionych na rycinie 2.
Badanie EZOP, posługujące się międzynarodowym kwestionariuszem, nie mogło wyraziście wskazać barier politycznych (chwiejność i doraźność decyzji), legislacyjnych (ignorowanie dobrego prawa) czy ekonomicznych (niedostateczne finansowanie i inwestowanie) oddziałujących w Polsce. Potwierdza jednak wyraźne opóźnienie w zakresie wyboru wartości i zasobu wiedzy oraz w zakresie organizacyjnego przygotowania do wprowadzania nowoczesnych rozwiązań w ochronie zdrowia psychicznego.

Rycina 2. Bariery rozwoju systemów ochrony zdrowia psychicznego
Wartości i wiedza (bariera aksjologiczno-świadomościowa)
Wyniki przedstawione w rozdziale 4.3. („Postawy wobec osób chorych psychicznie, chorób psychicznych i instytucji psychiatrycznych”) wskazują, że znaczny odsetekbadanej populacji ma bardzo ograniczony zasób realnych doświadczeń związanych z osobami chorującymi psychicznie, a mimo to w wielu opiniach dotyczących tych osób ujawnia dość sztywne i ogólnie restryktywne, dystansujące przekonania w odniesieniu do ich pozycji i ról społecznych.
Jak pokazuje rycina 3, takie opinie wyrażają częściej osoby odczuwające swe zdrowie psychiczne jako „lepsze” (doskonałe lub bardzo dobre) lub nawet tylko „dobre”, a są one łagodniejsze w przypadku osób odczuwających swoje zdrowie psychiczne jako „słabsze” (znośne lub słabe). Dotyczy to opinii wyrażających dystans wobec aspiracji osób, które kiedyś chorowały do pełnienia wielu ról społecznych (przykładowo: lekarza, nauczyciela, proboszcza),
ale także ogólnej życzliwości wobec chorych psychicznie czy wobec placówek opieki psychiatrycznej (np. centrum środowiskowego lub szpitala psychiatrycznego). Wydaje się więc, że zdrowsi nie są w wystarczającym stopniu skłonni do wysiłku zrozumienia czy okazania życzliwości wobec realiów życia osób z problemami zdrowia psychicznego, nie dysponują też wystarczającą do tego wiedzą czy doświadczeniem.
Potrzeby i możliwości (bariera organizacyjna)
Biorąc pod uwagę wszystkie wykorzystane w badaniu EZOP sekcje diagnostyczne można oszacować występowanie zdefiniowanych zaburzeń psychicznych w popu-
lacji w wieku 18–64 lata na ok. 23%. Zważywszy na przewlekły charakter wielu z tych zaburzeń, to potencjalnie w skali kraju w placówkach systemu ochrony zdrowia
psychicznego można by spodziewać się ok. 6 mln zgłoszeń, gdyby wszyscy cierpiący na te zaburzenia zdecydowali się z niego skorzystać. Oszacowanie nie obejmuje wszystkich możliwych zaburzeń, w tym szczególnie dotkliwych i często przewlekłych zaburzeń psychotycznych, a także osób w wieku poniżej i powyżej przyjętego kryterium włączenia do badań. W praktyce więc potencjalna liczba pacjentów jest prawdopodobnie większa.
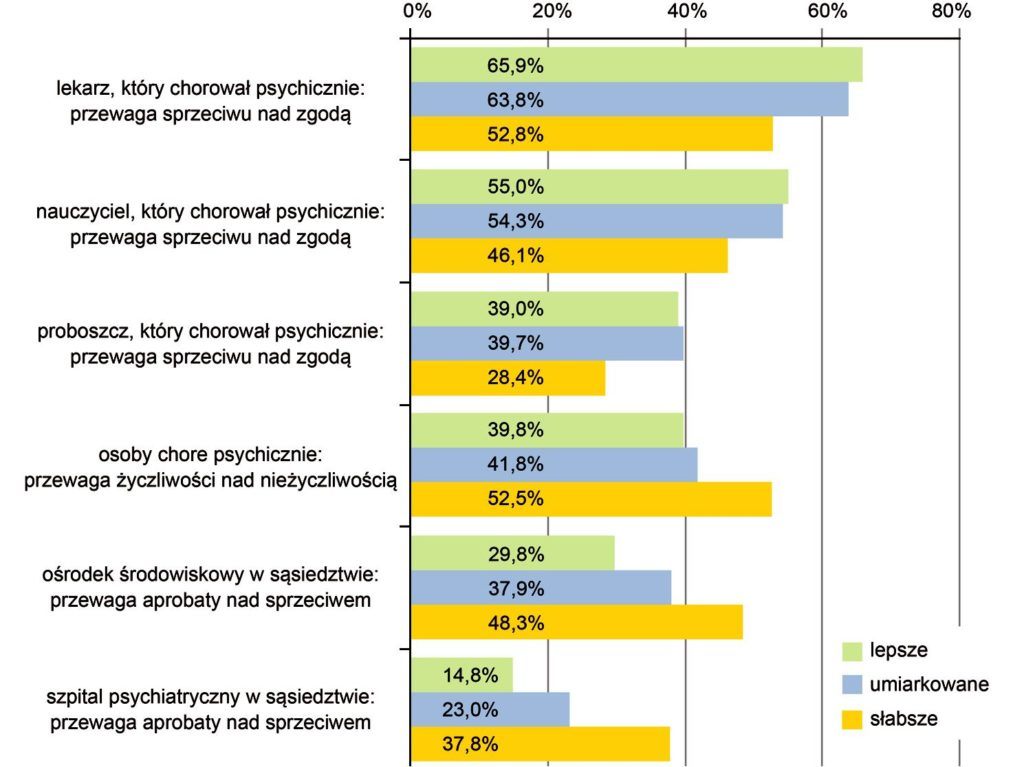
Rycina 3. Wybrane różnice między aprobującymi a nieaprobującymi opiniami wobec problemów zdrowia psychicznego wyrażanymi przez osoby oceniające swoje zdrowie psychiczne jako lepsze („doskonałe” lub „bardzo dobre”), umiarkowane („dobre”) i słabsze („znośne” lub „słabe”) – oszacowania punktowe
Biorąc pod uwagę ujawnioną w badaniu EZOP populację osób deklarujących umiarkowane („dobre”) i słabsze („znośne” lub „słabe”) poczucie zdrowia psychicznego (łącznie ok. 30%, tj. ok. 7,5 mln osób) otrzymujemy, zbliżone do wcześniejszego, oszacowanie potencjalnej zgłaszalności do systemu ochrony zdrowia psychicznego. Warto przy tym zauważyć, że – jak pokazuje rycina 4 – nie tylko osoby oceniające swe zdrowie psychiczne jako słabsze (tj. „znośne” lub „słabe”), ale także osoby oceniające je lepiej (jako „doskonałe” lub „bardzo dobre”) ujawniają aktualne doświadczanie stanów, które mogą ich skłaniać do poszukiwania jakiejś formy pomocy.
Odnotowywana w ostatnich latach zarejestrowana zgłaszalność do placówek psychiatrycznej opieki zdrowotnej sięgała łącznie ok. 1,5 mln. Porównanie tej liczby z powyższymi oszacowaniami potencjalnych zgłoszeń (6–7,5 mln) wskazuje na wyraźny rozdźwięk i może być traktowane jako wskazówka, że system ochrony zdrowia psychicznego w Polsce zaledwie rozpoczął odkrywanie tzw. „ciemnej/zakrytej” liczby swoich potencjalnych użytkowników i że rozmiar niezaspokojonych potrzeb jest znaczny. Czy system jest przygotowany albo czy przygotowuje się na to? Czy widzi się możliwość organizowania pomocy przy wykorzystaniu również innych, pozapsychiatrycznych, form oddziaływania, np. pomocy społecznej, organizacji samopomocowych czy wreszcie – indywidualnej samopomocy?
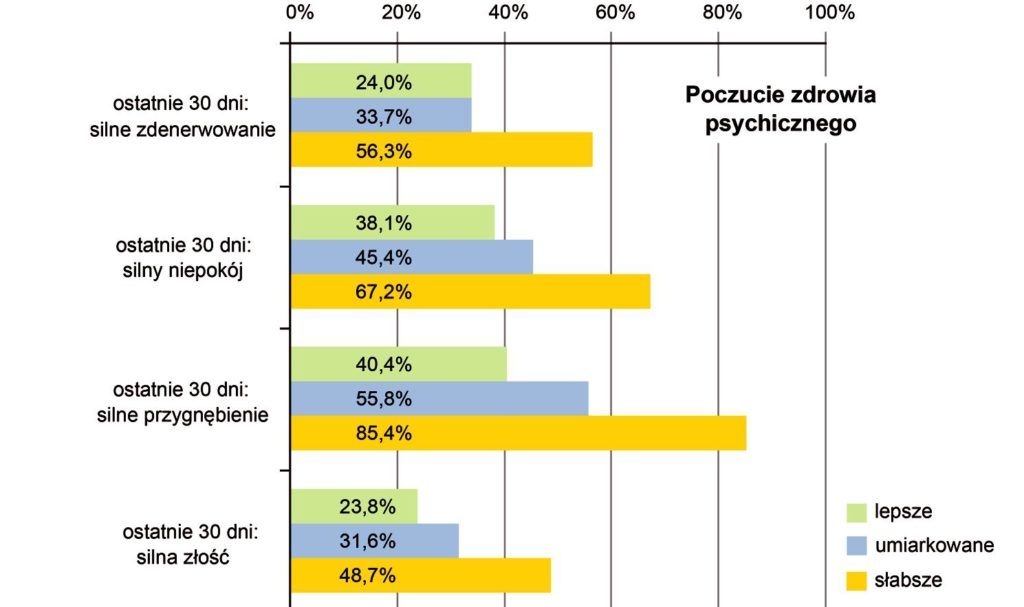
Rycina 4. Odsetki osób potwierdzających doświadczanie wybranych, nasilonych problemów z zakresu zdrowia psychicznego w ostatnich 30 dniach w grupach osób oceniających swoje zdrowie psychiczne jako lepsze („doskonałe” lub „bardzo dobre”), umiarkowane („dobre”) i słabsze („znośne” lub „słabe”) – oszacowania punktowe
Czy polityka społeczna promuje zdrowe zachowania i style życia przyjazne dla zdrowia psychicznego czy przeciwdziała stygmatyzacji, nierównemu traktowaniu, wykluczeniu społecznemu osób doświadczających trudności? Trudno byłoby udzielić twierdzącej odpowiedzi na te pytania.
Doświadczenia innych krajów pokazują, że zarówno zgłaszane, jak i niezgłaszane, niezaspokojone potrzeby z zakresu ochrony zdrowia psychicznego prowadzą do wielu kosztownych i obciążających społecznie konsekwencji. Część z nich potwierdzają też wyniki badania EZOP, wskazujące na niemały rozmiar dysfunkcji życiowych powodowanych przez zaburzenia i problemy zdrowia psychicznego, takie jak okresowe lub trwalsze ograniczenia zdolności do pracy i codziennego funkcjonowania, ograniczenia sprawności poznawczej i ruchowej, indywidualnej i społecznej, a nierzadko także odczucie szczególnej kłopotliwości, złego traktowania i zakłócenie relacji z bliskimi. Można szacować, że spowodowane zaburzeniami zdrowia psychicznego, aktualne (w ciągu ostatnich 30 dni), bardziej nasilone zaburzenia funkcjonowania dotykają ok. 19% populacji (tj. niemal 5 mln osób), a czas ich trwania sięga miesięcznie w skali kraju od 10 do 30 mln dni, odczuwanych jako dysfunkcjonalne pod względem radzenia sobie z wyzwaniami pracy i życia.Uchwycone w badaniu EZOP wykorzystanie kiedykolwiek w życiu systemu ochrony zdrowia psychicznego nie jest duże, a jego oferta pozostaje dość jednostronna. Respondenci korzystali najczęściej (ok. 2,2 mln osób) z porad specjalistycznych (głównie psychiatrów, innych lekarzy i psychologów), przepisywanych recept (ok. 1,2 mln osób – najczęściej leki uspokajające, nasenne i przeciwdepresyjne) oraz wsparcia psychologicznego (ok. 1 mln osób). Na kilkaset tysięcy można oszacować liczbę osób korzystających kiedykolwiek w życiu z hospitalizacji psychiatrycznej. Wykorzystanie form pomocy nieinstytucjonalnej, samopomocowej, działającej w środowisku życiowym potrzebujących było znikome. Z informacji przedstawionych w rozdziale 4.3, poświęconym postawom wobec leczenia, wynika, że na tle całej publicznej ochrony zdrowia, dostępność i jakość świadczeń psychiatrycznej opieki zdrowotnej oceniana jest zdecydowanie gorzej, co może potwierdzać jej nierówne traktowanie w polityce społecznej państwa. Można założyć, że częstość kontaktów z systemem ochrony zdrowia psychicznego, wynikająca z badania EZOP, jest pomniejszona z powodu ich nieujawnienia przez część respondentów. Jest to kolejny argument do podkreślania palącej potrzeby reformy tego systemu i dostosowania go do oczekiwań potencjalnych użytkowników. Organizacyjne nieprzygotowanie systemu ochrony zdrowia psychicznego do współczesnych i przyszłych wyzwań stanowi istotną barierę ograniczająca dostęp do właściwej pomocy, gdy jest ona potrzebna.
Między aksjologią a organizacją
Bez właściwego wyboru aksjologicznego respektującego ludzkie i obywatelskie prawa oraz podmiotowość osób cierpiących z powodu problemów, zaburzeń czy ograniczeń zdrowia psychicznego, bez świadomości powstających w ich konsekwencji obciążeń indywidualnych i społecznych trudno myśleć o realnej reformie systemu opieki i udostępnieniu potrzebującym adekwatnych form pomocy. Z drugiej strony, zaniedbany, ignorowany, niedoinwestowany i nieefektywny system ochrony zdrowia psychicznego stanowi sam w sobie obciążenie, hamuje rozwój i utrwala negatywne postawy. Między tymi barierami jest oczywiście pole dla racjonalnej polityki, przemyślanej legislacji i odpowiedzialnych decyzji ekonomicznych. Jednak bez przezwyciężenia tych barier, lub choćby prób ich przezwyciężenia, trudno spodziewać się szybkiego i dostrzegalnego postępu.
Rekomendacje
• Kondycja psychiczna Polaków jest nie tylko kwestią ochrony zdrowia. Skala zaburzeń i ich złożone uwarunkowania, tkwiące daleko poza granicami ochrony zdrowia, wymagają wspólnego wysiłku wszystkich organów państwa, samorządu, pracodawców, organizacji pracowników najemnych i organizacji pozarządowych. Jest więc klasyczną kwestią zdrowia publicznego.
• Ochrona zdrowia, mimo iż dysponuje coraz większym potencjałem intelektualnym i fachowym, nie jest w stanie w sposób decydujący wpłynąć na stan zdrowia psychicznego ludności. Może tylko leczyć, lecz jej wpływ na źródła niezadowalającej kondycji psychicznej jest ograniczony. Potrzebne są zdecydowane działania na rzecz promocji zdrowia psychicznego. Bez przełomu w tej dziedzinie będzie narastać liczba obywateli z trudnymi doświadczeniami psychicznymi, które mogą prowadzić do poważnych zaburzeń psychicznych. Oszacowania przeprowadzone w ramach naszego badania mówią, że aktualnie rzesza potencjalnych klientów systemu ochrony zdrowia psychicznego przekracza sześć milionów. Doświadczenia z zaburzeniami psychicznymi są udziałem co trzeciej polskiej rodziny. Zły stan zdrowia psychicznego wysoko koreluje ze zdrowiem fizycznym.
• Promocja zdrowia psychicznego nie może być ograniczona do edukacji publicznej. Musimy uwzględniać kwestie zdrowia psychicznego w programach rozwoju społeczno-gospodarczego kraju, podobnie jak uwzględnia się wpływ decyzji społeczno-gospodarczych na środowisko naturalne. Należy przygotować modelowe programy promocji zdrowia psychicznego dla społeczności lokalnych, zakładów pracy, szkół i uczelni. Oprócz promocji adresowanej do ogółu ludności, działań promocyjnych wymagają środowiska i ludzie o niskim kapitale społecznym, osoby bez pracy – nie tylko bezrobotni, ale także emeryci, renciści i gospodynie domowe, osoby pozbawione stałego partnera – szczególnie po rozwodzie lub śmierci partnera. Nie możemy pozwolić sobie na podejmowanie decyzji gospodarczych, które godzą w kondycję psychiczną Polaków, zwłaszcza tych, których kapitał społeczny jest i tak minimalny. Polskie prawo powinno chronić osoby niepełnosprawne, a więc i cierpiące na zaburzenia psychiczne, przed wykluczeniem, w tym przed dyskryminacją na rynku pracy, w edukacji, w dostępie do świadczeń zdrowotnych i społecznych.
• Na szczególną uwagę zasługują województwa o najwyższym rozpowszechnieniu zaburzeń psychicznych, zwłaszcza woj. łódzkie, świętokrzyskie, lubelskie oraz dolnośląskie i lubuskie. Specyficznej promocji zdrowia wymagają duże ośrodki miejskie, które stanowią czynnik ryzyka. Należy wyzwolić w nich potencjał ochronny, jaki oferują społeczności lokalne w mniejszych miastach i na wsi.
• Oprócz warunków organizacyjnych i legislacyjnych, które zapewnią oddziaływanie czynników chroniących i ograniczą destrukcyjne oddziaływanie czynników ryzyka, w ramach promocji zdrowia powinno się zadbać o informację powiększającą wiedzę o zaburzeniach psychicznych, przeciwdziałać stereotypom, stygmatyzacji i wykluczeniu społecznemu.
• Zaburzenia związane z alkoholem stanowią najliczniejszą grupę zaburzeń psychicznych w naszym kraju. Mimo iż osoby cierpiące na te zaburzenia są „niedoreprezentowane” wśród pacjentów, to są jednak ogromnym obciążeniem dla ochrony zdrowia. Ograniczenie napływu rzesz nowych pacjentów nie jest możliwe bez zmniejszenia konsumpcji napojów alkoholowych. Liczne badania wskazują na to, że najtańszą, a zarazem najbardziej skuteczną strategią jest ograniczenie dostępności fizycznej i ekonomicznej alkoholu.
• Skuteczne i optymalne kosztowo leczenie wymaga głębokiej reorientacji systemu ochrony zdrowia psychicznego. Musimy zdecydowanie zmierzać w kierunku opieki środowiskowej, która obejmowałaby nie tylko świadczenia specjalistyczne, ale także świadczenia w ramach podstawowej opieki zdrowotnej, opieki społecznej, organizacji pozarządowych, które wspólnie stwarzałyby sieć wsparcia, sieć promującą zdrowie i amortyzującą destrukcyjną interakcję między zaburzeniami psychicznymi i ich percepcją. Jak wynika z naszych badań, taki model cieszy się większym poparciem społecznym niż model „szpitalocentryczny”, narzucający dominację dużych szpitali psychiatrycznych.
PIŚMIENNICTWO
1. Gilchrist G., Moskalewicz J., Slezakowa S., Okruhlica L., Torrens M., Vajd R., Baldacchino A. (2011) Staff regard towards working with substance users: a European multi-centre study. Addiction, 106, 6, 1114–1125.
2. Knapp M., McDaid D., Mossialos E., Thornicroft G. (red.) (2007) Mental Health Policy and Practice across Europe. The future direction of mental health care. Maidenhead: Mc Graw Hill – Open University Press.
3. Thornicroft G., Tansella M. (2010) W stronę lepszej psychiatrycznej opieki zdrowotnej. Warszawa: Instytut Psychiatrii i Neurologii.
4. Wciórka J. (2012) Narodowy Program Ochrony Zdrowia Psychicznego. W: Wciórka J., Pużyński S., Rybakowski J. (red.) Psychiatria. Tom III. Wrocław: Elsevier, Urban & Partner, 626–634.
5. World Health Organization. Zero Draft Global Mental Health Action Plan 2013–2020: Version dated 27 August 2012 (discussion paper). http://www.who.int/mental_health/mhgap/mental_health_action_plan_EN_27_08_12.pdf
Tekst dostępny na stronie : http://www.ezop.edu.pl/05-Podsumowanie.pdf